「経営層と医療現場を繋ぎ、病院一丸となった経営改善を実現します」
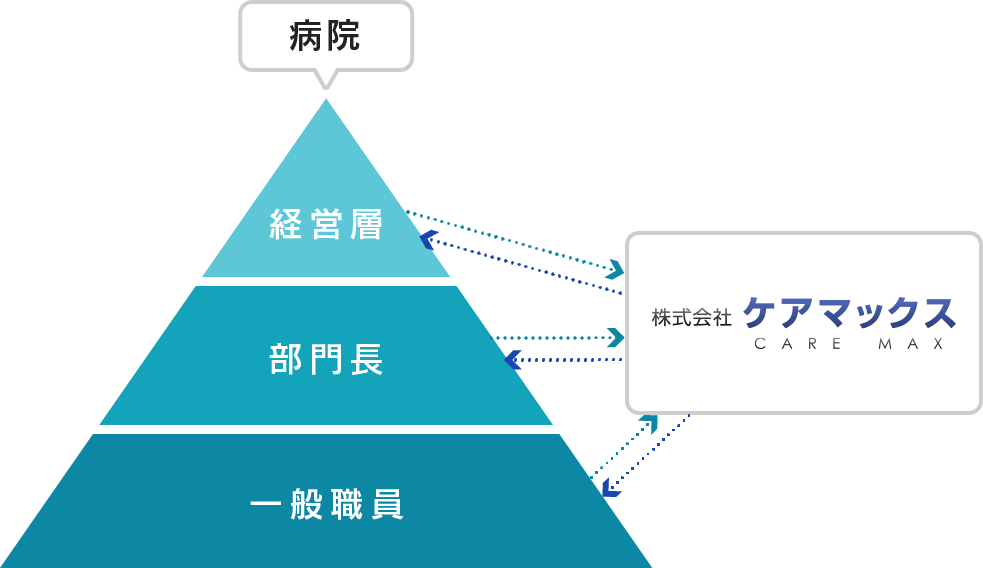
経営層と現場スタッフの橋渡し役を担い、病院一丸となった収益改善を実現
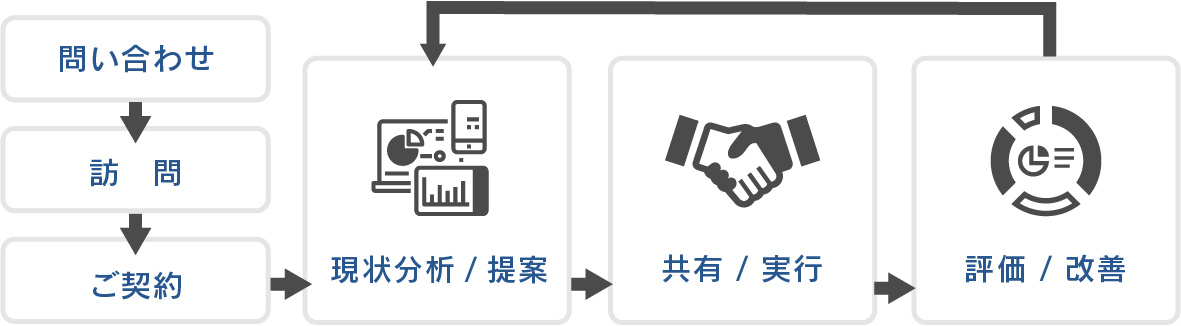
病院の現状を把握するために内部環境・外部環境分析やヒアリング等を行い、貴病院にとって適切な提案をいたします。その後、提案内容をご検討いただき、優先順位を定めていただきます。
実行にあたっては一部の経営層だけではなく部門長から一般職員まで目標達成するためのアクションプランの共有を図ります。医局・看護部・コメディカル・事務部などの現場と密に関わりながら実行の支援をし、日々発生する諸問題もあわせて解決していきます。
経営会議や定期的な訪問を通じて常に進捗管理をして、状況に応じたアクションプランの見直しをすることで目標達成のための支援を行います。そのほか内部環境(人員・設備・資金etc.)や外部環境(診療報酬改定・競合医療機関・人口動態etc.)などの変化に応じた対応もしていきます。
急性期と慢性期の病床を持ったケアミックス病院であり、慢性期病床を持っていながら病床稼動が全体で70%前後と低迷していた。地域の医療機関や施設等の連携がほぼ無い状況であった。また、病院の地域における役割が不明瞭であり、その他課題も山積していた。3期連続赤字で経営が厳しくなり弊社にコンサルティング依頼があった。
1期目
在宅医療への参入支援
安定した病床稼働を確保することを目的として在宅医療への参入支援を行った。患者確保のため、病院職員と共に近隣老人施設への渉外を行い、150人規模の老人施設との提携が決まった。訪問診療の実施にあたっては病院の診療体制整備、在宅医療の書類整備、施設基準の届出などを行った。現在は機能強化型在宅療養支援病院となりクリニックとの連携により平均稼働は10床ほど増加している。
診療記録委員会の立ち上げ支援
地域包括ケア病床取得に向けて、データ提出加算の施設基準となる診療録管理体制加算の取得支援を行った。支援内容としては診療記録委員会のメンバー選出、委員会規約作成、診療録管理規定の作成、診療録開示マニュアルの作成、コーディング研修などを医事課長と事務長を中心に行った。
運営会議の開催支援
病院が赤字にも関わらず問題意識が各職員に欠けていた。各部門長が集まる会議は存在したが、経営会議で決まった方針の伝達に留まっていた。そこで経営幹部と各部門長が集まり経営意識の共有と意見交換の出来る場として運営会議を設置した。運営会議で経営数値を公開することで赤字に対する意識を持たせ、目標数値を達成するための方策を各部門が考えられるようになった。このことで病院全体の経営数値の改善が見られるようになった。
2期目
地域連携強化の支援
地域連携の部門はあったが機能しておらず、地域の医療機関との連携が取れていない状況であった。地域連携強化を図るため、渉外活動を提案した。渉外活動を開始するにあたり、医局長の協力のもと入院患者の受入基準を明確化した。7対1や10対1の急性期病院を中心に渉外を行った。結果として、大学病院・がんセンター・弊社クライアントとの連携を結ぶことができ、渉外前と比べて相談件数は2.5倍、受入件数は2倍となった。
クリニック開設支援
地域医師会からの要請により、新しい開発用地への分院開設支援を行った。支援内容としては事業計画の策定、賃貸借契約のアドバイス、設計事務所・内装会社の選定、医療機器選定、広告宣伝のアドバイス、届出作成(保健所、厚生局、県、市役所)、定款変更、役員変更届、開業スケジュール進捗管理などを行い、予定通りスムーズな開業に至った。
電子カルテの導入支援
データ提出加算取得にあたって電子カルテの導入支援を行った。支援内容としてはワーキンググループの立上げ、各ベンダー対応(院内ヒアリング調整、病院要望とりまとめ提示、デモンストレーション日程調整)、各ベンダー提案比較および絞込み、価格交渉、運用調整などを行った。電子カルテ稼働により、年度内のデータ提出加算の取得に至った。
3期目
増床申請支援
当該地域については地域医療構想において回復期機能が不足している状況であったため、かねてより転換予定であった地域包括ケア病床のための病床確保を目的として増床申請を行った。増床申請については増床根拠となる資料作成および保健所対応など、病院と共同して作成し、同行による説明等も行った。結果として増床が認められた。
増改築支援
かねてより計画していた地域包括ケア病床の取得のため、病院増改築プロジェクトを立ち上げた。弊社では、事業収支計画の策定・設計事務所の選定・設計アドバイス・施工業者の選定・運用上のアドバイスなどを行った。毎月定例の建築会議において人手不足による工期の遅れが発覚した。弊社は工事期間中の病床運用に関してのアドバイスを担当していたため、病床運用と届出スケジュール等の全面見直しを行った。
病床転換の支援
一般病床の一部を地域包括ケア病床に転換を行った。転換する病床数については事前にシミュレーションを行い決定した。増改築の竣工スケジュールにあわせ、施設基準の実績期間を踏まえて速やかに病床転換が図れるよう、病院内の各部署と半年以上にわたり事前準備を行い予定通り転換となった。
導入後通期
日常的ご相談対応
経営上のアドバイス以外に、日常的に各部門で発生する課題や質問事項(施設基準・算定要件・他病院の事例など)についても日々対応しています。経営層だけではなく医師、看護職員、コメディカル、事務員など様々な現場職員と密に関わりながらコンサルティングを行っています。
適時調査対応
平成28年度以降、適時調査の間隔は2~3年と短くなってきています。施設基準を満たしていないことによる莫大な返還が発生しないよう、施設基準の確認(人員配置・必要書類)などを現場担当者のヒアリングを通して行います。また日頃から各現場で施設基準の適切な管理が行えるような仕組みづくりを提案しています。
診療報酬改定の対応
診療報酬改定に向けて中医協で議論されている段階から情報提供を行い、診療報酬改定による現行の施設基準の変更への対応や新設された施設基準の取得に向けた検討などしています。さらには次期診療報酬改定を見据え、病院として中長期的に取り組むべき課題のアドバイスおよび実行支援なども行っています。
月額20万円~(税別)